Fisiologia della vasodilatazione, sostanze vasodilatanti
ilvasodilatazione È un processo fisiologico che consiste nell'allargamento del diametro trasversale delle arterie e delle arteriole al fine di aumentare il flusso di sangue verso una certa regione del corpo o, in caso contrario, abbassare la pressione sanguigna.
Le arterie sono come "tubi" attraverso i quali il sangue circola dal cuore ai polmoni (sistema arterioso polmonare). Da questi al cuore attraverso le vene polmonari e da lì al resto del corpo attraverso le arterie sistemiche. È un circuito chiuso dove il sangue lascia il cuore attraverso le arterie e ritorna nelle vene.
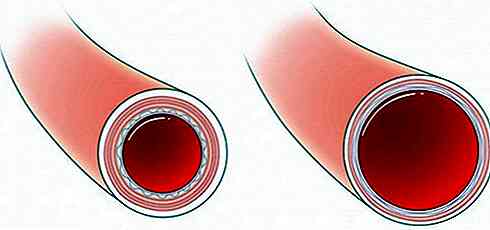
Ma a differenza di un "tubo" convenzionale come quello che si può trovare in una casa, le arterie sono molto speciali, poiché hanno la capacità di modificare la loro sezione trasversale (diametro) in risposta a diversi stimoli nervosi, fisici e chimici.
Quando le arterie diminuiscono nel loro diametro trasversale (si restringono o diventano più piccole), si chiama vasocostrizione, mentre il fenomeno opposto - cioè l'allargamento della sezione trasversale dell'arteria - è una vasodilatazione.
Secondo lo stimolo che la vasodilatazione genera, può essere locale (di un particolare segmento arterioso) o sistemico (di tutte le arterie del corpo).
indice
- 1 vasodilatazione periferica e cutanea
- 2 stimoli che producono vasodilatazione
- 2.1 Ipossia
- 2.2 Infiammazione
- 2.3 Pressione di filtrazione
- 3 Conseguenze della vasodilatazione
- 3.1 Segni clinici di vasodilatazione locale
- 3.2 Segni clinici di vasodilatazione sistemica
- 3.3 In condizioni patologiche
- 4 Vasodilatazione e termoregolazione
- 5 fisiologia
- 6 sostanze vasodilatanti
- 7 riferimenti
Vasodilatazione periferica e cutanea

La vasodilatazione periferica si verifica quando i vasi sanguigni che si trovano nella periferia o nelle estremità del corpo aumentano di diametro. La causa è il rilassamento dei muscoli lisci nelle pareti dei vasi, come risultato del rilascio di molecole di segnalazione (prostacicine, ossido nitrico) nella circolazione.
È una risposta ai cambiamenti fisiologici nel corpo, come le infezioni (i globuli bianchi possono raggiungere l'infezione prima e uccidere gli agenti causali) o l'esercizio fisico (raffreddare).
La vasodilatazione cutanea si riferisce all'aumento del diametro dei vasi sanguigni trovati nella pelle, che provoca un aumento dell'afflusso di sangue. Questo effetto causa anche sudorazione e perdita di calore attraverso la pelle.
Stimoli che producono vasodilatazione
ipossia
Gli stimoli che possono indurre la vasodilatazione sono molti, ma tra tutti uno dei più potenti è l'ipossia (mancanza di ossigeno nei tessuti).
Quando la concentrazione di ossigeno diminuisce in una data area, come per esempio una gamba, viene generata una serie di mediatori chimici che, unendo i recettori arteriosi che si trovano in quell'area con l'ipossia, inducono a dilatarsi, tutto per ottenere più sangue nell'area e, quindi, più ossigeno.
Se l'ipossia è localizzata come nel caso precedente, allora l'arteria che si dilata è solo quella che va in quella zona. Quando l'ipossia è generalizzata - ad esempio, una persona che passa dal livello del mare a più di 3000 metri di altezza - allora la vasodilatazione è diffusa.
Ciò è dovuto al rilascio di mediatori chimici e segnali nervosi in tutto il corpo che inducono la vasodilatazione, poiché i tessuti hanno bisogno di ossigeno.
infiammazione
Un altro fattore che induce la vasodilatazione è l'infiammazione, e questo può anche essere localizzato o generalizzato.
In caso di trauma, infezione o lesione, i globuli bianchi nella zona colpita producono una serie di mediatori chimici, il cui scopo ultimo è produrre vasodilatazione per raggiungere più globuli bianchi, anticorpi e piastrine nell'area. danneggiata.
Quando l'infiammazione è diffusa, come nei casi di sepsi, i mediatori chimici sono ovunque inducendo la vasodilatazione.
Pressione di filtrazione
Infine, ci sono i recettori della pressione a livello del glomerulo renale che rilevano se la pressione di filtrazione nel nefrone è corretta. Quando la bassa pressione di filtrazione innesca un meccanismo complesso che induce la vasodilatazione delle arteriole afferenti (quelle che entrano nel glomerulo) e la vasocostrizione degli efferenti (uscite) al fine di aumentare la pressione di filtrazione.
Questo è un meccanismo di regolazione locale il cui obiettivo è mantenere costante la pressione di filtrazione glomerulare.
Conseguenze della vasodilatazione
Le conseguenze della vasodilatazione variano a seconda che si tratti di un processo locale o sistemico.
Il comune denominatore di entrambe le situazioni è che le arterie, le arteriole e i capillari arteriosi si dilatano; tuttavia, l'espressione clinica varia a seconda della situazione.
Segni clinici di vasodilatazione locale
Il classico esempio di vasodilatazione locale è il trauma.Poco dopo la noxa (danno tissutale) l'area inizia a gonfiarsi; Questo perché i globuli bianchi nella zona rilasciano citochine proinfiammatorie. Tra gli effetti di queste sostanze c'è la vasodilatazione.
Aumentando la sezione trasversale delle arteriole nella zona aumenta anche la quantità di sangue che arriva; allo stesso modo aumenta la quantità di liquido che passa dai capillari allo spazio interstiziale, che si manifesta come gonfiore dell'area.
D'altra parte, l'aumento del flusso sanguigno provoca un aumento locale della temperatura e arrossamento, poiché la quantità di sangue nella zona è più alta del solito.
Una volta che la noxa cessa o le sostanze proinfiammatorie sono bloccate dai farmaci, la vasodilatazione cessa e, quindi, i segni clinici scompaiono.
Segni clinici di vasodilatazione sistemica
Quando la vasodilatazione si verifica a livello generale, i segni clinici sono variabili, a seconda dell'intensità dello stimolo e del tempo di esposizione.
Il classico esempio di vasodilatazione generalizzata in condizioni fisiologiche è il mal di montagna. Quando si supera una certa altitudine (di solito oltre i 2500 metri sul livello del mare) la quantità di ossigeno nel sangue diminuisce; pertanto, il corpo rileva l'ipossia e i segnali chimici e neurologici che inducono la vasodilatazione vengono rilasciati.
Una volta installato, la persona inizia a sentire le vertigini. Questo perché, a causa della vasodilatazione, la pressione sanguigna scende e la pressione di perfusione nel cervello diminuisce.
A causa di questo calo della pressione sanguigna è anche possibile che la persona abbia nausea e, nei casi più gravi, possa perdere conoscenza. Tutti questi sintomi sono dovuti all'effetto della vasodilatazione sul sistema nervoso centrale.
Inoltre, vasodilatazione periferica provoca fluidi di sfuggire più facilmente dallo spazio vascolare nello spazio interstiziale (a causa della maggiore dimensione dei pori capillari), che in ultima analisi induce accumulo di liquido nello spazio extravascolare.
A causa di questo c'è l'edema, che si manifesta con un aumento del volume di mani e piedi (edema periferico), e l'accumulo di liquido nei polmoni (edema polmonare) e cervello (edema cerebrale). Se la vasodilatazione non viene corretta, questi cambiamenti possono portare alla morte.
In condizioni patologiche
L'esempio precedente rappresenta una situazione di tipo fisiologico; tuttavia, in condizioni patologiche si verificano gli stessi cambiamenti, il classico esempio è lo shock settico. In queste condizioni, lo stimolo cambia - che non è più l'ipossia ma l'infiammazione -, ma i cambiamenti che avvengono nell'organismo sono gli stessi.
Fortunatamente, le situazioni che producono una vasodilatazione grave come quella descritta non sono quotidiane, quindi non è una situazione che deve essere affrontata quotidianamente. In questo senso, i benefici della vasodilatazione sull'omeostasi sono molto maggiori dei suoi effetti deleteri in condizioni estreme.
Vasodilatazione e termoregolazione
Una delle caratteristiche principali degli animali omeotermici è che sono in grado di regolare la loro temperatura corporea per mantenerla costante, e questo ha molto a che fare con la capacità di restringere / dilatare i capillari.
A questo punto si può dire che la rete capillare è in gran parte responsabile per la capacità del corpo di mantenere una temperatura stabile, perché quando scende la temperatura esterna, i capillari arteriosi della pelle (vasodilatazione) contratto, riducendo così la perdite di calore per irraggiamento.
Quando accade il contrario -ie, che la temperatura ambientale aumenta-, i capillari arteriosi cutanei si dilatano (vasodilatazione) e agiscono come un radiatore, permettendo di eliminare il calore corporeo.
È chiaro che questo fenomeno è molto importante nel controllo della temperatura, ma non è l'unico processo fisiologico a cui prende parte.
fisiologia
Descrivere in dettaglio tutti i processi fisiologici in cui la vasodilatazione prende parte richiederebbe un volume completo di un libro di fisiologia.
Tuttavia, è importante ricordare che la vasodilatazione è fondamentale per molti processi come la digestione (vasodilatazione del letto splancnico durante il processo digestivo), l'eccitazione sessuale (erezione negli uomini, rigonfiamento del tessuto erettile nelle donne) e l'adattamento organismo da esercitare, tra gli altri processi.
Inoltre, vasodilatazione arteriosa è fondamentale per mantenere livelli stabili e la pressione sanguigna all'interno della gamma normale, al punto che molti farmaci antiipertensivi vengono somministrati per indurre farmacologica e raggiungere vasodilatazione pressione sanguigna diminuzione.
Sostanze vasodilatanti
Ci sono molte sostanze lecite e illecite che possono indurre la vasodilatazione. Tra le sostanze che producono la vasodilatazione ci sono l'alcol, i derivati oppiacei (come la morfina e l'eroina), così come molti farmaci.
Tra i più importanti farmaci vasodilatatori sono bloccanti del canale del calcio (come nifedipina e amlodipina) e beta-bloccanti (come il propranololo), ciascuno dei quali in grado di indurre vasodilatazione con meccanismi diversi.
A questo punto dobbiamo fare menzione speciale della isosorbide dinitrato, il cui potente vasodilatatore effetto soprattutto al culmine della coronario- bed-in si è guadagnato lui rimangono tra i principali farmaci per il trattamento dell'angina pectoris e infarto miocardico acuto da diversi decenni
riferimenti
- Moncada, S. R. M. J., Palmer, R. M. L., e Higgs, E. A. (1991). Ossido nitrico: fisiologia, fisiopatologia e farmacologia.Recensioni farmacologiche, 43(2), 109-142.
- Crawford, J. H., Isbell, T.S., Huang, Z., Shiva, S., Chacko, B.K., Schechter, A. N., ... & Ho, C. (2006). Ipossia, globuli rossi e nitriti regolano la vasodilatazione ipossica NO-dipendente.sangue, 107(2), 566-574.
- Taylor, W. F., Johnson, J. M., O'Leary, D. O. N. A. L., e Park, M. K. (1984). Effetto di alta temperatura locale sulla vasodilatazione cutanea riflessa.Journal of Applied Physiology, 57(1), 191-196.
- Imray, C., Wright, A., Subudhi, A., & Roach, R. (2010). Mal di montagna acuta: patofisiologia, prevenzione e trattamento.Progresso delle malattie cardiovascolari, 52(6), 467-484.
- Lorente, J. A., Landin, L., Renes, E., De, R. P., Jorge, A. B. P. L. O., Rodena, E. L. E. N. A., & Liste, D. (1993). Ruolo dell'ossido nitrico nei cambiamenti emodinamici della sepsi.Medicina di terapia intensiva, 21(5), 759-767.
- Landry, D. W., Levin, R. H., Gallant, E. M., Ashton, R. C., Seo, S., D'Alessandro D, ... & Oliver, J. A. (1997). La carenza di vasopressina contribuisce alla vasodilatazione dello shock settico.circolazione, 95(5), 1122-1125.
- Lopez-Sendo, J., K. Swedberg, McMurray, J., Tamargo, J., Maggioni, A. P., Dargie, H., ... & Pedersen, C. T. (2004). Documento di consenso esperto sui bloccanti dei recettori β-adrenergici: la Task Force sui beta-bloccanti della Società europea di cardiologia.Giornale europeo del cuore, 25(15), 1341-1362.
- Cauvin, C., Loutzenhiser, R., Breemen, C.V. (1983). Meccanismi di vasodilatazione indotta da antagonisti del calcio.Revisione annuale di farmacologia e tossicologia, 23(1), 373-396.
- Joyner, M. J., & Dietz, N. M. (1997). Ossido nitrico e vasodilatazione negli arti umani.Journal of Applied Physiology, 83(6), 1785-1796.
- Varu, V.N., Hogg, M.E., & Kibbe, M.R. (2010). Ischemia degli arti critici.Giornale di chirurgia vascolare, 51(1), 230-241.
- Hirata, Y., Hayakawa, H., Suzuki, Y., Suzuki, E., Ikenouchi, H., Kohmoto, O., ... & Matsuo, H. (1995). Meccanismi di vasodilatazione indotta da adrenomedullina nel rene del ratto.ipertensione, 25(4), 790-795.
- Charkoudian, N. (2003, maggio). Flusso sanguigno della pelle nella termoregolazione umana adulta: come funziona, quando non funziona, e perché. inProcedure della Mayo Clinic (Vol. 78, No. 5, pp. 603-612). Elsevier.
- Vatner, S.F., Patrick, T.A., Higgins, C.B., & Franklin, D.A.A. N. (1974). Adeguamenti circolatori regionali al mangiare e alla digestione nei primati coscienti e senza freni.Journal of Applied Physiology, 36(5), 524-529.
- Somjen, G., Fletcher, D.R., Shulkes, A., & Hardy, K. J. (1988). Effetto del polipeptide intestinale vasoattivo sull'emodinamica sistemica e splancnica: ruolo nella vasodilatazione dopo ischemia mesenterica.digestione, 40(3), 133-143.
- Adams, M. A., Banting, J. D., Maurice, D. H., Morales, A., e Heaton, J. P. W. (1997). Meccanismi di controllo vascolare nell'erezione del pene: filogenesi e inevitabilità di sistemi multipli e sovrapposti.Rivista internazionale di ricerca sull'impotenza, 9(2), 85.
- Cos'è la vasodilatazione? Tratto da quora.com.


